|  |  | |  | |  |  |
最新号の疾患Q&Aはこちらです
| | 疾患Q&A 今回は”特定健診・特定保健指導”についてです |
 | 特定健診、特定保健指導とは? |  | | いよいよ4月から特定健診(メタボ健診)が始まりました。従来の健康診断は、「病気」の「早期発見」「早期治療」を目標としていましたが、メタボ健診では「病気」の中でも「生活習慣病」、特に「メタボリックシンドローム(メタボ)」に絞って「早期発見」、「保健指導」を行っていくことを目的としています。メタボ健診ではまずは内臓脂肪が溜まっているかどうかが最も重要視されます。メタボとは肥満、特に内臓脂肪(皮下脂肪ではなく、お腹の中に溜まった消化管の周りの脂肪や脂肪肝、いわゆる太鼓腹です)が原因となって、血糖上昇や高血圧、脂質異常をきたした状態で、メタボの人はそれぞれの異常が軽度にも拘らず、心筋梗塞や脳卒中等が非常に多く発症するからです。まずは腹囲が男性85cm以上、女性90cm以上の人、あるいは肥満指数(BMI)25以上の人を選び出し、血糖、血圧、脂質、喫煙歴の4項目のリスクの異常値の数を調べて、1個以上該当する方が特定保健指導を受けることになります。リスクの数により「動機付け支援」か「積極的支援」かが決まります。詳細は上図を参照にしてください。従来の保健指導に比べると、かなりきちんとした指導ですし、「積極的支援」になるとまさに生活習慣の大幅な変更を求められます。ちなみに腹囲、BMIが基準以下の方はたとえリスクが1個以上該当しても特定保健指導は受けられず、医療機関において個々のリスクを評価してもらい、必要なら医療を受ける必要があります。健康診断の本来の趣旨から考えると少し偏った健診と思われる方も多いのではないかと思いますが、国が決めたことですから仕方ありません。補助してくれるというのですから積極的に受ける方が得策です。 | 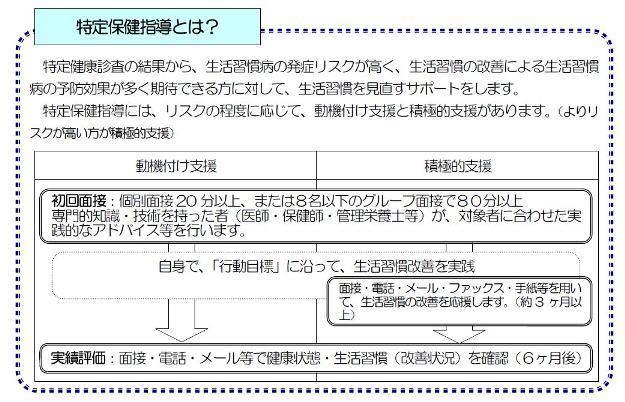 |
|
| ________________________________________________________________________________________________________________________________________________ |
 | なぜ血圧を下げないといけないの? |  | | 昨年10月号でも高血圧症の話題は取り上げましたが、別な視点から高血圧症の恐ろしさについて今一度考えてみたいと思います。今回は心臓自体への影響にスポットを当ててみましょう。血圧が高い状態というのは、全身の血管の隅々まで血液を送るためにそれだけの圧をかけないと血液が行き渡らない状態です。決して心臓が元気に力強く動いているということではなく、心臓が無理をして仕方なくいやいやながら仕事をしている状態なのです。このような負荷を心臓に与え続けると、より強い圧を得る必要があるために心臓の筋肉が肥大してきます。このようにして心肥大(心臓肥大)が生じます。しかし心肥大が進行すると、心臓の隅々にまで血液が行き渡りにくくなり、心臓が酸欠状態となり心臓の働きが落ちてきます。このようにして心臓の機能が低下した状態が心不全です。この心不全こそが高血圧症の最も恐ろしい結末の一つなのです。たかが心不全と思ってはいけません。心不全は重篤な疾患で、一般に5年生存率は約30%、重症心不全では3年生存率が約50%といわれ、最も重篤なレベルに分類される心不全の1 年死亡率は60~70%と、進行肺癌より予後が悪い疾患なのです。心不全の原因は大きくは高血圧症と心筋梗塞と言われていますが、高血圧症は心筋梗塞の原因にもなるのです。したがって心不全にまで至らないようにするには心肥大、心筋梗塞にならないようにする、そのためにはやはり血圧をしっかり管理する必要があります。高血圧症を侮ってはいけません。 | 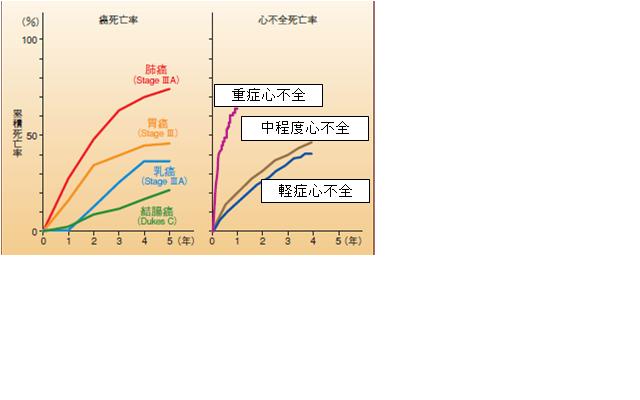 |
|
| ________________________________________________________________________________________________________________________________________________ |
 | タミフルは本当に異常行動の原因なの? |  | | インフルエンザの予防にはワクチンが一番有効ですが、発症を完全に予防できるわけではありません。一旦インフルエンザを発症すると全身症状を伴います。高熱とともに強い全身倦怠感と関節痛・筋肉痛がみられます。インフルエンザには効く薬(タミフル、リレンザなど)がありますが、症状が出始めてから48時間以内に服用しないと効果ありません。5-15分の検査でインフルエンザの有無が判定できますので、早めに医療機関を受診しましょう。
ところでタミフルと聞くと異常行動が心配な方も多いでしょう。タミフルが原因であるという研究と否定的な研究があり、正確な解析と報道が待たれるところです。ただタミフル原因説を唱える研究者の中には「インフルエンザは薬を使わなければ必ず自然に治まり何も怖くないふつうのかぜ」という人もいますが、これは明らかな誤りです。普通の風邪とは異なり、特に若年者、高齢者では異常行動とは無関係に死亡率の高い怖い病気なのです。異常行動とは異なるインフルエンザ脳症などもあります。昔タミフルなどなかった時代は氷枕や氷嚢、冷たく絞ったタオルで頭を冷やし、安静にしていました。でもタミフルが登場して以来、安心感からか頭さえ冷やさなくなってしまいました。氷嚢など家にないという家庭も多いのではないでしょうか。異常行動の原因は高熱ではないそうですが、異常行動とは関係なく、インフルエンザにかかったら横になり体を温め、頭はちゃんと冷やすことは忘れてはなりません。タミフルが異常行動と関連性があるかどうかは別として、まずは安静にし体を温め、いろんな意味で頭を冷やすことを心がけてみてはいかがでしょうか。 | | | かぜ(風邪) | インフルエンザ | | 原因 | 様々なウイルス | インフルエンザウイルスA型/B型 | | 症状 | 鼻水、くしゃみ、のどの痛み、咳 | 鼻水、のどの痛み | | 発熱 | さほど高くない | 38.0度以上 | | 全身症状 | あまり見られない | 頭痛、関節痛、筋肉痛 | | 重症化 | ほとんどない | 重症化することがある
(高齢者、呼吸器・心臓に
慢性の病気を持つ人に多い)
最悪の場合死に至る | | 合併症 | ほとんどない | 気管支炎、肺炎
(小児)中耳炎、熱性痙攣、稀に急性脳症 |
|
|
| ________________________________________________________________________________________________________________________________________________ |
| | 疾患Q&A 今回は”お餅とグリセミック・インデックス”についてです |
 | お餅は血糖が上がりやすいというのは本当? |  | | グリセミック・インデックス(GI)という言葉を聞いたことがありますか?今回はGIという観点からお餅を検討してみたいと思います。GIはぶどう糖を摂取した時の血糖の上昇度を100として、同量の食物を摂取した時の血糖の上昇度を示したものです。GIを見る時のポイントは2つあります。1つは精製度の高い物(手をかけたもの)ほどGI値が高いということです。例えば米を例にとって見ると、精製度の低い玄米はGI値が低く、精製度の高い白米はGI値が高いということです。その点お餅はどうでしょう。白米よりも手をかけていることがわかります。ですからご飯と同量を摂取したらお餅の方が血糖が上昇するということになるわけです。もう1つのポイントは食物繊維が多いほどGI値が低いということです。下記表にはありませんが、同じイモ類でもサツマイモの方が食物繊維が多いためジャガイモよりもGI値が低くなります。ベークドポテトより冬は石焼芋です。お餅を食べる時にはお雑煮にすると野菜も一緒に摂取できるため、血糖値の上昇を抑えることができます(ただし煮た分手をかけるのでお餅自体のGI値は高くなりますので食べ過ぎは禁物です)。お餅はお正月には欠かせない料理の一つですが、以上のことをふまえ、食べ過ぎず、お雑煮のように野菜を一緒に摂ることを心がけましょう。なおGIが高いものは血糖が上昇しやすいだけでなく、太りやすい食べ物でもあります。お餅が太りやすいといわれる所以ですので気をつけましょう。 | 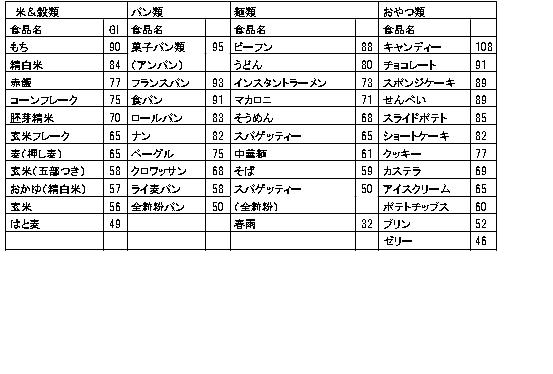 |
|
| ________________________________________________________________________________________________________________________________________________ |
| | 疾患Q&A 今回は"グレープフルーツ"についてです |
 | グレープフルーツは薬の飲み合わせに気をつけないといわれたけど本当? |  | | 薬同士の相互作用を気にする方は多いと思いますが、食べ物と薬の相互作用については無頓着の方が多いようです。それでも鉄剤を緑茶で内服すると吸収されず効果が出ないということは知っている方は多いと思います。グレープフルーツについてもある種の薬との相互作用が知られています。グレープフルーツに含まれる「フラノクマリン」という物質は薬を分解する酵素(CYP3A4)の働きを阻害するので、ある種の薬の代謝が遅くなり効果が強くなりすぎることがあるのです。影響を受ける代表的な薬が降圧剤の一種である「カルシウム拮抗薬」の一部です。この薬を内服している方がグレープフルーツを食べると、体内での薬の分解が抑制され、急激に血圧が下がることがあるのです。特に高齢者は薬の代謝が落ちていることから、血圧が下がりすぎてショックを起こすこともあるので要注意です。他には高脂血症治療薬の一部などもあります。コレステロールが下がり過ぎても問題にはなりませんが、副作用が出やすくなる可能性はあります。グレープフルーツは果実も加工食品(ジュースなど)も同様です。「フラノクマリン」は果皮>果実>種の順に多く含まれるので、絞る時に皮まで絞ると影響が強くなります。グレープフルーツ以外にザボンやボンタン、夏みかんなどにも「フラノクマリン」は含まれますがオレンジ(ジュース)は大丈夫です。影響を受ける薬剤を内服されている方はオレンジ以外の柑橘類は避けた方が無難でしょう。 |  |
|
| ________________________________________________________________________________________________________________________________________________ |
 | 野菜の代わりにサプリじゃだめなの? |  | | ビタミン摂取のため野菜摂取が必要なことは皆様も認識していることでしょう。巷でも様々なビタミンなどのサプリが売られており、忙しい人は野菜の代わりにサプリを摂っていることと思います。しかし野菜には栄養学的なもの以外のサプリにない健康効果があり、生活習慣病の予防・改善に重要です。その代表が「食物繊維」です。食物繊維の摂取によりお通じがよくなり、大腸癌の予防になるのはご存知でしょう。他にも食事中の脂質の吸収や胆汁酸(肝臓でコレステロールから合成され腸に排泄)の再吸収を抑え、脂質の異常を改善する効果があります。また糖質の急峻な吸収を抑え、食後高血糖を抑える働きもあります。食物繊維が多く含まれるということは良く噛むことにもつながります。よく噛むことによりあごの発達、歯茎の強化にもなるほか、インスリン分泌促進作用を介しても食後高血糖を抑えることができます。最近ではよく噛むことによりアルツハイマー病などの痴呆症の予防効果があることも報告されています。また野菜が低カロリーであることに加え、噛むことにより満腹感を早く得られるため、カロリー過剰摂取も予防でき肥満にも効果があります。先月号でお話したように野菜に含まれるカリウムやカルシウム、マグネシウムは塩分の排泄効果があり血圧効果作用を有するなど、野菜にはサプリにない効果が一杯です。サプリが悪いというのではありませんが、できるだけ野菜をしっかり摂るようにしましょう。 |  |
|
| ________________________________________________________________________________________________________________________________________________ |
 | 白衣高血圧、仮面高血圧って何? |  | | 皆さんは血圧をどこで測っていますか?病院で測ってもらう方もいれば、血圧計を購入して自宅で測る方もいるでしょう。自宅では高くないのに病院では高くなってしまうという方もいるでしょう。「白衣高血圧」というのは普段は血圧は正常であるにもかかわらず、医療機関では血圧が高くなるものをさします。逆に医療機関では血圧が正常であるにもかかわらず、普段の血圧が高いものを「仮面高血圧」あるいは「逆白衣高血圧」といいます。
ところで高血圧をなぜ加療するかといえば、高血圧を放置すると、脳卒中(脳出血や脳梗塞、くも膜下出血)や虚血性心疾患(狭心症や心筋梗塞)、腎障害などを引き起こすからです。脳卒中・心筋梗塞の統計をみると、「白衣高血圧」の方は血圧コントロールの良い方と発症頻度が変わらないのに比べ、「仮面高血圧」では血圧コントロール不良の方よりもさらに発症頻度が高いという結果がでています。「仮面高血圧」には夜間下がるはずの血圧が高いままだったり(夜間持続型)、朝方血圧が急激に高くなるもの(早朝高血圧型)、昼間はストレスで高血圧なのに病院ではリラクゼーション効果で血圧が下がってしまうもの(日中上昇型)があります。血圧は起床後トイレに行った後や職場の空き時間など病院以外でも測るようにしましょう。 | 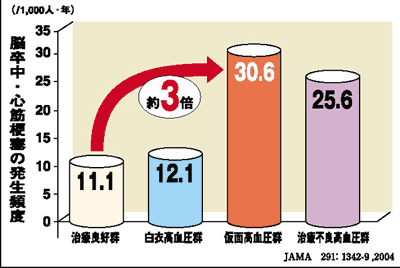 |
|  | DASH食って何なの? |  | | 高血圧の食事療法というと、まずは減塩を思い浮かべる方が多いと思います。しかし減塩だけではなかなか血圧は下がりません。実際には減量が最も降圧効果が高いといわれ、またカリウムやカルシウム、マグネシウムを多く摂ることも降圧のためには重要になります。そこで低脂肪食で野菜や果物を多く摂り、減塩することが血圧治療には必要なわけです。DASHはDietary Approaches to Stop Hypertensionの略語で、アメリカで提唱された高血圧にならないための食事方法です。具体的には、野菜や果物、木の実、豆、魚、全粒粉のパンなどを多くとり、牛肉や豚肉、甘い菓子やソフトドリンクを控えることで、カリウム、カルシウム、マグネシウム、食物繊維、たんぱく質を多く摂取できるようになっています。また高脂肪、高カロリーな食事を、低脂肪、低カロリーな食事にと、示しています。日本食はDASH食に近い食事ですがカリウム、カルシウム、マグネシウムが少なくナトリウム(塩分)が多めです。ですから欧米食より日本食中心とし、さらに減塩することが降圧には有効ということです。 |  |
|
| ________________________________________________________________________________________________________________________________________________ |
 | 内臓脂肪と皮下脂肪ってどう違うの? |  | | 最近「メタボ」の流行とともに「内臓脂肪」という言葉を耳にする機会が増えました。「内臓脂肪」は文字通り消化管周囲の内臓で、「皮下脂肪」は腰周りや太腿、上腕などの皮膚の下に貯まった内臓です。人類の長い歴史の中で、男性は狩猟を行うための瞬発力を生み出すエネルギーを必要としました。そのため貴重な食料(獲物)を得たら、効率よく腸管周囲に内臓脂肪という形でエネルギーを蓄えていました。ですから内臓脂肪は過食で溜まりやすく、運動で燃えやすいエネルギーです。一方女性は妊娠中胎児に栄養を与え、胎児を寒さや衝撃から守る必要があります。出産後は乳児に母乳を与えねばなりません。そのため保温、クッションも兼ねて腰周りに腹巻のように蓄えたエネルギーが皮下脂肪なのです。貴重なエネルギーですから、普段の運動ぐらいでは容易には燃えません。しかし現代は飽食にも関わらず、(狩猟などの)エネルギーを消費する機会がなくなり、特に男性で内臓脂肪が増えました。女性も飽食のため、妊娠・授乳中も皮下脂肪を燃やす必要がなくなりました。飢餓の時代でも皮下脂肪はある程度常備されているのが前提ですが、内臓脂肪が消費されずに過剰に蓄積されることはなかったため、飽食・運動不足の時代になり悪さをするようになったのです。 | 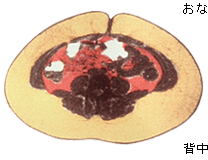 | 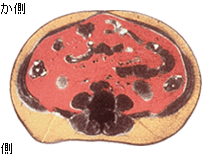 |
|  | 中性脂肪ってやはり脂肪の取りすぎなの? |  | | 中性脂肪は1個のグリセロールに3個の脂肪酸が結合して作られます。脂肪組織は中性脂肪を蓄えていますが、血液中では中性脂肪はコレステロールとともに存在します。血液検査で測定するのは血液中の中性脂肪です。血液中の中性脂肪の多くは肝臓で合成されたものです。実は食事中の脂肪は、腸内で分解、吸収されて再び中性脂肪となり、肝臓に取り込まれるか、エネルギー源として利用されてしまいます。脂肪の過剰摂取は肝臓で合成される中性脂肪の材料(脂肪酸)を提供し、中性脂肪上昇の一因となり、コレステロールも上昇させてしまいます。脂肪以外で忘れてはならないのが、お菓子などに含まれる砂糖(ショ糖)や果物ジュース、アルコールです。果物ジュースや砂糖に含まれる果糖はグリセロールとなり中性脂肪を上昇させます。果物自体は栄養バランスを考えると適量は摂らねばなりません。またアルコールは肝臓での中性脂肪の合成を促進します。したがって脂肪とともに過剰の果物、果物ジュース、お菓子、アルコールを控え、運動により脂肪酸を燃やすのが中性脂肪に低下に有効です。 |
|
| ________________________________________________________________________________________________________________________________________________ |
| | 疾患Q&A 今回は糖尿病・リウマチの検査についてです |
 | HbA1cってどういう検査なの? |  | | 糖尿病の検査といえばまず血糖値が頭に浮かぶでしょう。最近では「HbA1c(ヘモグロビンA1c)」という検査を耳にすることも多くなってきました。ヘモグロビン(Hb)といえば貧血の検査です。このHbは血液中を流れる際にブドウ糖と一部結合します。血液がブドウ糖漬けだと、それだけブドウ糖と結合するHbの割合が増えます。このブドウ糖と結合したHbの割合がHbA1cと思ってください。したがって血糖値は単位はmg/dlですが、HbA1cは%です。ブドウ糖とHbの結合反応は緩やかに行われるので、血糖値の急激な変化には影響を受けません。ですからHbA1cは血糖の平均値を反映します。血糖値はそのときの状態、例えば食事前か後か、運動の前か後か、昨晩飲み会があったかなど、まさに現在の血糖値自体を知ることができます。一方HbA1cはこの1~1.5ヶ月ほどの血糖の平均状態をよく反します。したがって食事の有無、この2,3日の飲み会や薬の飲み忘れなどによる血糖の急激な変動の影響をほとんど受けません。血糖の評価は常に血糖値とHbA1cを組み合わせて行っています。当クリニックでも予想血糖値、予想HbA1cをお聞きすることがあります。血糖値は空腹時はどの程度か、食後はどの程度上昇するかをみますが、その時の食事・運動の状態に左右されます。一方HbA1cは最近1ヶ月程度全体として摂生ができたかどうかを反映しているものと思ってください。HbA1c6.5%以下が目標の第一歩です。 | | コントロールの目標 | 優 | 良 | | HbA1c(%) | 5.8未満 | 5.8以上6.5未満 | | 空腹時血糖(mg/dl) | 80以上110未満 | 110以上130未満 | | 食後2時間血糖値(mg/dl) | 80以上140未満 | 140以上180未満 |
|
|  | リウマチ反応ってどんなものなの? |  | | 関節リウマチではリウマチ反応が陽性になることはよく知られています。正しくはリウマチ反応ではなくリウマトイド因子(RF)です。リウマチ因子は関節リウマチ患者の80~90%前後で陽性になりますが、陰性の患者もいます。ただRFが高値だと関節炎が強い傾向が見られ、悪性関節リウマチという病気ではRFが非常に高くなります。一方健常人でも5%程度の陽性率がみられますので、関節リウマチに特異的な検査ではないということも知っておく必要があります。RFは他の病気、例えば他の膠原病でも30~70%の陽性率があり、変形性関節症でも10%程度は陽性になります。また肝疾患、特に肝硬変患者では50%の陽性率となりますので注意が必要です。
最近では抗CCP抗体という検査ができるようになりました。早期の関節リウマチの診断に有用といわれ、この抗体が陽性であれば関節リウマチである可能性は95%といわれています。ただし関節リウマチの20%は抗CCP抗体は陰性です。 |  |
|
| ________________________________________________________________________________________________________________________________________________ |
 | 痛風(高尿酸血症)ってどんな病気?リウマチとは違うの? |  | | 贅沢病といったら何が頭に浮かびますか?糖尿病などが頭に浮かぶ人が多いと思いますが、痛風(高尿酸血症)こそはまさに贅沢病の代表といえます。西洋では古くから知られている病気ですが、日本では江戸時代まで痛風患者の記載はありません。痛風は明治時代に見られるようになり、1960年代以降に急増した病気なのです。尿酸は細胞中の遺伝子(核酸)などからプリン体が作られ、さらに代謝されて尿酸になります。プリン体が多く含まれる食品を過剰に摂取し、アルコールを飲みすぎると血液中の尿酸が上昇し、関節などに析出して蓄積し、関節痛を起こします。関節痛といえば関節リウマチが頭に浮かぶと思います。関節リウマチも痛風と同様、関節が赤く腫れますが、朝のこわばりを伴い、関節痛は左右対称で、初期には激痛というほどの痛みを伴うことは稀です。女性に多いのも特徴です。一方痛風では、前兆はあるものの、関節痛は突然で「風が吹いても痛い」ほど激烈です。女性ホルモンの影響から患者の99%は男性です。疼痛発作時には血中尿酸値は低下しますので、疼痛発作の特徴と、発作が落ち着いてから高尿酸血症の有無を調べることで診断します。発作がおさまると何もなかったように痛みはなくなりますが、関節痛以外に、腎臓にもダメージを与え(痛風腎)、心筋梗塞、脳梗塞の原因にもなりますので、普段から尿酸を下げておく必要があります。 |  |  |
|  | 痛風では何を気をつけたらいいの? |  | | 痛風は血液中の尿酸が過剰となり異常を引き起こします。尿酸はプリン体の代謝の結果生じますから、プリン体の摂取を控え、尿酸の排出を促進させればよいということになります。プリン体が多く含まれる食品としては、遺伝子すなわち細胞成分の多いもの、例えば白子、レバー、大正えび、オキアミ、かつお、マイワシです。また水分をとばしたものも細胞成分が凝集されていますのでプリン体を多く含みます。干し椎茸、干物、特にニボシ、鰹節などです。アルコール特にビールが痛風発作を誘発することは有名です。アルコール自身はプリン体を多く含むというわけではありませんが、体内で尿酸が作られるのを促進し、尿への尿酸の排泄を妨げるので、血中尿酸が非常に上昇しやすくなります。アルコールの中でもプリン体を多く含むのがビールです。焼酎などの蒸留酒よりも紹興酒、ビールなどの醸造酒はプリン体を多く含み、特に紹興酒、地ビールはプリン体の含有量は多く、発泡酒は少なめです。また脱水により尿量が減少すると、尿への尿酸排泄も減り、また尿が濃縮し、尿中で尿酸が析出し、尿路結石(尿酸結石)を作ってしまいます。夏暑い中、汗をかきつつ、干物を酒のつまみに地ビールを飲めば、あなたも痛風発作を経験することができるかもしれませんよ。 |  |
|
| 次回の疾患Q&Aは糖尿病、関節リウマチの予定です。 |
| ________________________________________________________________________________________________________________________________________________ |
| | 疾患Q&A 今回は糖尿病、関節リウマチについてです。 |
 | メタボリックシンドロームって何なの? |  | | 糖尿病、高血圧症、高脂血症は生活習慣病として有名ですが、それぞれ独立した病気と思われがちです。しかし周囲を見渡してみると結構同じ患者さんがこれらの病気を重複して持っているのに気づくと思います。そしてそういった患者さんは肥満が多く、それぞれの程度は軽くても、心筋梗塞や脳卒中などの動脈硬化性疾患を合併しやすいことが知られていました。近年肥満の中でもお腹の中の脂肪(内臓脂肪といいます)が代謝に大きな影響を与えており、内臓脂肪の蓄積こそが、生活習慣病の元凶になるということがわかってきました。そこで内臓脂肪の蓄積により、糖尿病、高血圧症、高脂血症など様々な病気が引き起こされた状態をメタボリックシンドロームといいます。2005年診断基準が作られました。①ウエスト周囲径(へそまわりを測定)、男性≧85cm、女性≧90cm(内臓脂肪面積、男女とも≧100cm2に相当)、②高トリグリセリド(中性脂肪)血症≧150mg/dlかつ/または低HDLコレステロール血症<40mg/dl③収縮期(最大)血圧≧130mmHgかつ/または拡張期(最小)血圧≧85mmHg④空腹時血糖≧110mg/dlのうち、①を満たし、②~④のうち2項目以上を見たす場合にメタボリックシンドロームと診断されます。メタボリックシンドロームを放置すると、動脈硬化を引き起こし、心筋梗塞や脳梗塞の危険性が増えます。動脈硬化にならないためにメタボリックシンドロームの段階できちんと改善しましょう。 | 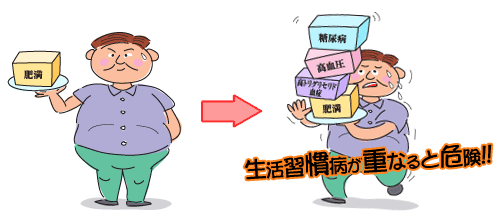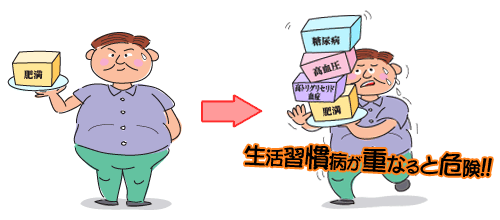 |
|  | 抗リウマチ薬について教えて |  | | 4月号で関節リウマチの治療薬にはステロイド剤、NSAIDs(非ステロイド性抗炎症薬)、抗リウマチ薬があることをお話しました。抗リウマチ薬は別名疾患修飾性抗リウマチ薬(DMARDs)と呼ばれます。文字通り病気の活動性そのものを抑えるお薬です。ただし効果があるのは6割程度、効果発現に時間が必要、いずれ効果がなくなる(二次無効)、比較的副作用が多い、作用機序は不明のものが多い、などの特徴があります。一週間に一日飲むもの、筋肉注射するものなどもあります。以前はNSAIDs、ステロイド剤でも病気を抑えられない時に使用していましたが、現在は関節リウマチと診断されたら、炎症の強弱に関わらず、第一選択薬として使用するようになっています。一般にはメトトレキサートが効果が最も強くよく使用されています。最近では生物学的製剤と呼ばれるお薬が登場し、まさに関節リウマチの特効薬として使われ始めています。生物学的製剤についてはいずれお話しますが、詳細は院長にお尋ね下さい。 | メトトレキサート(リウマトレックス、メソトレキサート等)
サラゾスルファピリジン(アザルフィジンEN等)
ブシラミン(リマチル等)
レフルノミド(アラバ)
金製剤(シオゾール)
D-ペニシラミン(メタルカプターゼ等) |
|
|
| 次回の疾患Q&Aは生活習慣病、関節リウマチの予定です。 |
| ________________________________________________________________________________________________________________________________________________ |
 | 糖尿病の食事療法は特別なの? |  | | 確かに糖尿病の食事療法というと何か特別な印象を与えてしまいます。「甘いものを食べ過ぎると糖尿病になる」「糖尿病になったらご飯を減らさないといけない」など聞いたことがある方も多いのではないでしょうか?しかしこれらは間違いです。このように世間では間違った情報もかなり氾濫しています。とはいえ最低限の知識は必要です。
糖尿病はインスリン産生能が低いという遺伝要因と、インスリンが利きにくいという、生活習慣の乱れによる環境要因が組み合わさって発病します。そして糖尿病が発症する前、すなわち血糖が上昇する前は、インスリンが効きにくくなることが問題です。その原因は運動不足に加え、脂質の過剰摂取にあります。こういった生活習慣の乱れが肥満の原因にもなりますし、脂質の過剰摂取はインスリン産生能を抑制しますし、産生する細胞を傷めます。昔の日本人は今よりも和菓子などの糖質を食べていましたが、糖尿病は少なかったのです。むしろ自動車が普及することで歩かなくなり、ファーストフードが世に出てから、糖尿病は急速に増えてきたのです。では不幸にも糖尿病を発症してしまってからはどうでしょう。糖尿病の方は3つの「あ」を控えめにすることがポイントです。一つ目は「甘い物」の「あ」。血糖が実際に上昇してしまってからは、甘いものは血糖を実際上げますし、インスリンの分泌を抑えます。二つ目は「脂物」の「あ」で前述のとおりですが、特に動物性脂肪には注意しましょう。最後は「アルコール」の「あ」です。アルコールが直接血糖を上げるというより、アルコールが入ると気が大きくなってつい食べ過ぎてしまいますし、アルコールのつまみには「脂物」が合うので、脂質過剰摂取の原因にもなるのです。これらの「あ」控え目にすることに加え、野菜を多く摂取するようにしましょう。野菜の摂取により血糖の上昇や、脂質の吸収を抑えることができます。糖尿病だからといって特別な食事を摂る必要はなく、上記のようなバランスに気をつけましょう。 |  |
|  | シェーグレン症候群はどんな病気なの? |  | | 「シェーグレン症候群」・・・聞き慣れない病気だと思いますが、比較的患者さんは多いと考えられています。特徴は口の中が乾く(ドライマウス)、目が乾く(ドライアイ)といった乾燥症状です。原因不明の唾液腺(耳下腺など)、涙腺の慢性炎症により唾液や涙液が減少するために起こります。自己免疫の異常が関与しており、関節リウマチなど他の自己免疫疾患に合併することもあります。40-60代の女性に圧倒的に多いのが特徴です。根本的な治療はありませんが、唾液分泌促進剤や人工唾液の使用などにより口腔内乾燥を予防しないと、歯槽膿漏や虫歯の原因にもなりますし、点眼薬により眼球乾燥を予防しないと乾燥性角膜炎を起こしてしまいます。一部の精神病薬や眠剤などや、加齢によっても乾燥症状はみられますが、シェーグレン症候群ではレイノー現象や皮疹、関節痛、多尿、慢性膵炎、リンパ腫などを合併することがありますので注意が必要です。 | 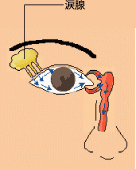 | 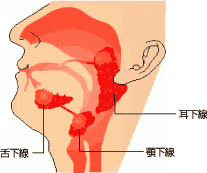 |
|
| 次回の疾患Q&Aはメタボリックシンドローム、関節リウマチの予定です。 |
| ________________________________________________________________________________________________________________________________________________ |
| | 疾患Q&A 今回は糖尿病、関節リウマチについてです。 |
 | 糖尿病の3大合併症って何ですか? |  | | 糖尿病は慢性の高血糖状態が原因となり様々な合併症をきたす疾患です。それらの合併症の中には、他の代謝異常(高血圧症・高脂血症など)と関連して起こる合併症もありますが、慢性の高血糖自体に由来し、糖尿病網膜症、糖尿病腎症、糖尿病神経障害といわれる合併症があり、これらを3大合併症といいいます。3大合併症は慢性の高血糖そのものが原因であることから、糖尿病にしかみられないということと、糖尿病に罹患して長期間(5~10年以上)が経過しなければ発症しないという特徴があります。例えば眼科を受診し、糖尿病網膜症だと診断されたら、本人の自覚がなく、内科で糖尿病といわれたことがなくても、必ず糖尿病を患っており、しかも長期間経過しているということなのです。糖尿病網膜症は緑内障と並び日本人の失明原因の第一位ですし、糖尿病腎症は新しく血液透析を行う原因疾患の第一位です。以前は腎症で多くの患者さんが亡くなっていました。今ではかなり予後が改善されましたが、透析自体、日常生活を大幅に制限しますし、視覚障害あるいは失明に至る、あるいは日頃より手足がしびれてジンジンするような状態は、日常生活に苦痛を与えてしまいます。3大合併症は命に関わる合併症ではないかもしれませんが、快適な日常成果の支障になります。幸い糖尿病を発症してすぐに合併するものではありませんし、血糖をコントロールすれば防げる合併症です。日頃より血糖に留意し是非防ぎたいものです。 |  |
|  | 関節リウマチのお薬にはどのようなものがあるの? |  | | 関節リウマチの治療は比較的最近まであまり進歩していませんでしたが、最近になりお薬も治療方針も随分様変わりしました。関節リウマチに用いるお薬は、痛み止め(非ステロイド性抗炎症剤:NSAIDs)、ステロイド薬、抗リウマチ薬(疾患修飾性抗リウマチ薬:DMARDs)があります。以前は痛みのコントロールが重視され、まずNSAIDsを使用し、病気が進行するとステロイド薬、最後にDMARDsを使用していました。しかし現在は関節変形予防によるQOL(生活の質)の改善に重点が置かれるようになり、まずはDMARDsを最も重要な基本薬剤として使用し、炎症の強い時期にはステロイド薬を併用、関節痛に対してはNSAIDsを併用するという治療方針に変わってきました。DMARDsも以前に比べて種類が多くなり、さらに最近では生物学的製剤と呼ばれるかなり効果の高いお薬も登場してきました。昔は関節リウマチになったら手足の変形は避けられないと諦められていましたが、うまくこれらのお薬を使い分けることにより、関節変形もかなり防げる時代になっています。これらのお薬の詳細についてはまた後日お話したいと思います。 | 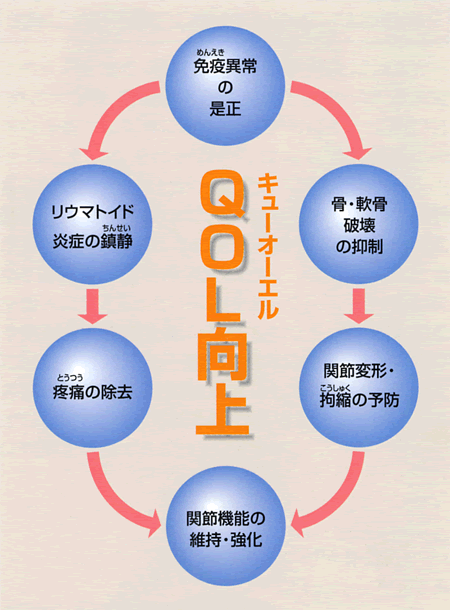 |
|
| ________________________________________________________________________________________________________________________________________________ |
 | インスリンは一旦始めると止められないの? |  | 先生から「インスリンを打ちましょう」と言われた時、皆さんが悩む問題だと思います。
以前は糖尿病の内服の血糖降下剤は種類も少なかった上に、膵臓のβ細胞(インスリン工場)を酷使する作用のあるお薬を長期間使用し、こういったお薬が効かなくなる程膵臓が疲弊した後にインスリンを使用していましたので、インスリンは一旦始めたら一生打たないといけないと一般には考えられていました。
しかし今は使えるお薬の種類も多く、膵臓を酷使しなくてもよいお薬の使い方ができるようになりました。しかも膵臓が完全に疲弊する前にインスリンを一時的に使用することで膵臓が休息でき、インスリンを作る力が回復し、内服薬に戻した時の効きがよくなることがあるということがわかってきたため、膵臓の休息のため,一時的にインスリンを使用することが多くなってきました。とはいえ注射は嫌だという思いから、内服薬を続けたばかりに、休息しても回復しきれないほど膵臓が疲弊してしまい、インスリンを止められない方が多いのも事実です。
インスリン注射は昔に比べて注射針もあまり痛くなくなりましたし、器械自体も改良され、非常に使いやすくなりました。インスリンを躊躇されている方は先生とよく相談してみましょう。 |  |
|  | 骨粗鬆症はやっぱりお年寄りの病気なの? |  | 骨粗鬆症は骨の量(骨量)が減ってしまう病気です。骨では古い部分が壊され、新しく作り直されるという代謝がたえず行われ、骨量としては一定に保たれています。ところが加齢に伴い、また女性では特に閉経後に女性ホルモンの低下の影響で、このバランスが崩れ、骨量が減少してしまいます。加齢以外にもタバコや大量のお酒、ステロイド薬などが原因でこのバランスが崩れることもありますが、こういった要因がなければ加齢が一番の原因になっています。
ところで考えてみてください。同じスピードで骨量が減った場合、若い時に骨量の多かった人と、少なかった人、どちらの方がより早く骨粗鬆症になるでしょう?若い時に骨量が少なかった時ですよね。 | 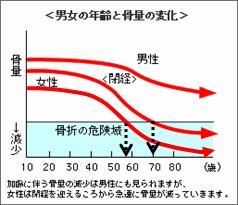 | 骨折しやすくなったり、腰痛になるほど骨が薄くなるのは年をとってからかもしれませんが、実際には若い時の骨量がものをいうのです。
骨粗鬆症は年をとってからの病気と考えずに、骨の形成が進む10代から骨粗鬆症対策は必要なのです。皆さんのお子さん、お孫さんは大丈夫ですか? |
|
| 次回の疾患Q&Aは糖尿病、関節リウマチの予定です。 |
| ________________________________________________________________________________________________________________________________________________ |
| | 疾患Q&A 今回は関節リウマチ、レイノー現象についてです。 |
 | 手の指が痛むときには関節リウマチなの? |  |  | 指が痛んだことは、皆さん一度や二度は経験したことがあるのではないでしょうか。実際にはそういった方の中で関節リウマチの患者さんはわずかです。では関節リウマチの特徴と、関節リウマチ以外で指が痛くなる病気にはどのようなものがあるのでしょう。
関節リウマチの関節症状の特徴は、痛むだけでなく腫れがあり、朝方に強いこわばりや関節痛を感じることが多いことや、比較的左右対称にきやすいことが挙げられます。そして痛む関節も指の付け根の関節や、指に2箇所ある関節のうち付け根に近い方の関節に症状が多いという特徴があります。
では関節リウマチ以外ではどのような病気(状態)で指が痛むのでしょう。関節リウマチを心配されて来院される患者さんの中で多いものが、ヘバーデン結節です。これは指の2箇所の関節のうち指先側の関節が、腫れて痛くなり、そのうちその関節が固く太くなり曲がらなくなるものです。加齢が関係しているといわれています。ほかには腱鞘炎(ばね指)があります。出産後や更年期など、あるいは指を使いすぎた時におきます。指を曲げた後伸びにくくなり、伸ばそうとすると指がピョーンと伸びたりします。安静が大事です。 | | ヘバーデン結節 |
|  | 冬場になると指が白くなって痺れたりするけど・・・ |  | | 若い女性を中心に「冷え性(冷え症)」の方は多くいますが、これは偏った食生活や運動不足などによるものです。代謝が低下し、手足や腰が冷たく感じたり、実際に冷たくなります。ところが冷え性のような症状を呈する人の中に、レイノー現象を認める方がいます。レイノー現象とは手足が冷えた時に、典型的にはまず指が白くなり、その後紫色に変化し、最後に赤くなって元に戻るといった現象です。発作的に手足の血流が悪くなるために起こります。冷え性では手足が冷たいだけですが、レイノー現象では手足が痺れたり、痛みを感じることもあり、ひどい時には壊疽を起こすこともあります。右に示すように、様々な原因で起こりますが、原因不明のものをレイノー病といいます。冷たい水を触らない、外出時は手袋を着用する、ストレスをためないなど、日常生活に注意する必要があります。症状を緩和するお薬もあります。痺れなどもある時には一度内科で検査を受けることをお勧めします。 | レイノー現象を起こす疾患
関節リウマチ
全身性エリトマトーデス
強皮症
多発性筋炎/皮膚筋炎
混合性結合組織病
シェーグレン症候群
血管炎症候群
などの膠原病
頚椎症
振動器具を長時間扱う
職業など |
|
|
| ________________________________________________________________________________________________________________________________________________ |
 | 普通の風邪とインフルエンザはどう違うの? |  | | | かぜ(風邪) | インフルエンザ | | 原因 | 様々なウイルス | インフルエンザウイルスA型/B型 | | 症状 | 鼻水、くしゃみ、のどの痛み、咳 | 鼻水、のどの痛み | | 発熱 | さほど高くない | 38.0度以上 | | 全身症状 | あまり見られない | 頭痛、関節痛、筋肉痛 | | 重症化 | ほとんどない | 重症化することがある
(高齢者、呼吸器・心臓に
慢性の病気を持つ人に多い)
最悪の場合死に至る | | 合併症 | ほとんどない | 気管支炎、肺炎
(小児)中耳炎、熱性痙攣、稀に急性脳症 |
インフルエンザウイルスには、A型、B型、C型があり、流行するのは、A/香港型、A/ソ連型、B型の3種類です。したがってA型インフルエンザにかかった後、B型インフルエンザにかかる方もおられます。感染予防にはワクチンが最も効果的です。飛沫感染で、罹患した人の咳、くしゃみ、つばなどから放出されたウイルスを鼻や口から吸入して感染します。
インフルエンザが流行してきたら、人混みや繁華街への外出は避け、外出時にはマスクを利用し、帰宅時にはうがい、手洗いをしましょう。また空気が乾燥するとインフルエンザにかかりやすくなります。マスクを利用したり、室内では加湿器を利用するなどして適度な湿度(50~60%)を保ちましょう。
万が一罹ってしまったら、風邪とは異なり、インフルエンザに効く薬(タミフル、リレンザ、シングレア)があります。症状が出始めてから48時間以内に服用しないと効果ありませんので、たとえワクチンをうっていたとしても、怪しいと思ったらすぐ医療機関を受診してください。5-15分の検査でインフルエンザの有無が判定できます。インフルエンザは熱が下がっても、1~2日は人に移します。熱が下がっても、すぐに学校や職場に行かないようにしましょう。 |
 | インフルエンザワクチンはうったほうが良いの? |  | ワクチンの接種を行うことで、完全に発症を予防することができるわけではありませんが、重篤な合併症や死亡を予防することが期待できます。特に65歳以上の方や、心臓・腎臓・呼吸器などに基礎疾患がある方や免疫力の低下している方は重症化しやすいので接種したほうが良いでしょう。ワクチンはいずれの型にも効果がありますが、インフルエンザの流行株は毎年変化しますし、ワクチンにより重症化を予防できる期間は約5ヶ月ですので、毎年流行シーズン前に接種し、免疫を高めておくことが重要です。尚、風邪など他のウイルスには効果はありません。
ワクチンの副作用については平成16年度の報告では113人と報告され、このうち4名の方が亡くなっていますが、ほとんどは因果関係はなく、偶然に起こったものと考えられています。同年インフルエンザ自体で亡くなられた方は約700人おられます。報道機関はワクチンの副作用をことさら大げさに書き立てる傾向がありますが、ワクチンの副作用を心配するのか、ワクチンをうってインフルエンザになった時の重症化を予防するか、あなたはどちらを選びますか? |
| ________________________________________________________________________________________________________________________________________________ |
 | 糖尿病では何故食事・運動療法をするの? |  | 血糖をコントロールするキーワードは「インスリン」です。糖尿病になる方は、遺伝的にインスリンを作る力が弱く、そこに生活習慣の乱れが重なり、血糖が上昇します。生活習慣の乱れの代表的なものが、過食や運動不足です。
過食や偏食(野菜不足)などは、インスリンを作る力が弱いにもかかわらず多量のインスリンを必要としますし、運動不足はインスリンの効きを悪くし、同じだけ血糖を下げるのにも多量のインスリンを必要とします。さらに過食や運動不足で肥満になると、インスリンの効きを悪くする因子を多量に作るようになり、ますますインスリンが利かなくなってしまいます。この状態が続くとインスリンを作る工場(細胞)が疲弊する原因となり、さらにインスリンを作る力が弱くなり、最後はインスリンが作れなくなってしまうのです。薬に頼ると、かえって工場に鞭打って多量のインスリンを作らせ疲弊を早めたり、インスリンの効きを良くしても肥満を助長し、再びインスリンの効きを悪くすることになります。インスリンの需要を減らし、効きの良い状態を維持するには、過食を減らし、運動するのが一番なのです。 |
 | 高血圧があっても頭痛もないし治療をしなくてもいいのでは? |  | 血圧が上がると確かに頭痛や頭重感を生じることもありますが、よほど上昇しないと目立った症状は出ません。しかし放置すると全身の臓器に障害を生じるので血圧を下げるのです。ではどんな障害を生じるのでしょう。
高血圧とは文字通り血管に高い圧がかかる状態で、この状態が続くと動脈硬化を引き起こしてしまいます。その結果血管が詰まって心筋梗塞や脳梗塞を起こしたり、脆くなった血管に高い圧がかかる結果、脳出血を起こしたり、目の奥の網膜の血管が破けて眼底出血を起こし、失明したりします。また腎臓の細い血管がダメージを受け、濾過機能が低下し、最後は血液透析が必要となります。また心臓に負荷がかかるため心臓が肥大し、心臓への血流が低下すると心筋がダメージを受け、心不全になってしまいます。このように自覚症状は目立たないのに、生命に危険を及ぼすことから、サイレントキラー(忍び寄る殺人者)とも呼ばれるのです。 |
| ________________________________________________________________________________________________________________________________________________ |
 | 膠原病ってどんな病気なの? |  | 膠原病といっても「膠原病」という病気があるわけではありません。「心臓病」「胃腸病」といっているようなものです。免疫の異常により全身の複数の臓器に慢性炎症を伴う疾患の総称です。
ところで免疫とは何でしょう?皆さんは外から細菌やウイルスなどの異物が侵入すると、それを排除しようとする力を持っています。この作用を免疫といいます。ところが何かのきっかけで、自分の体の一部に対してこの免疫が働いてしまうことがあります。要するに勘違いです。例えば自分の関節、特に関節内の滑膜に免疫反応が生じると関節リウマチが起こります。代表的な膠原病としては関節リウマチ以外に、全身性エリテマトーデス、強皮症、多発性筋炎/皮膚筋炎、混合性結合組織病、シェーグレン症候群などがあります。聞きなれない病名ばかりですね。
個々の病気についてはいずれ説明したいと思います。 |
 | 関節リウマチになると関節の変形は防げないの? |  | 関節リウマチの特徴は多くの関節の痛みと腫れです。まず起床時の手指のこわばりで始まり、次第に関節の痛みと腫れが全身の関節にほぼ左右対称に出現・持続します。進行すると軟骨・骨が壊れ、関節は変形し、四肢の機能が障害されます。以前は痛みをとることに主眼が置かれた治療が主流で、抗リウマチ薬は関節の変形が出てしまうほど進行してから使用されるのが一般的でした。しかし現在では痛みを取り除くことはもちろん、関節の変形を予防し、四肢の機能を維持することが重要視されています。したがって関節リウマチと診断されたら、痛み止めの薬だけではなく、抗リウマチ薬と呼ばれる病気の進行を抑えるお薬を、初期より使うことが推奨されています。早期より病気をコントロールすれば関節変形の進行を遅らせたり、予防することも可能です。抗リウマチ薬は副作用に注意しながら使う必要があるため、リウマチを専門とする医師により治療を受けると安心でしょう。 |
| ________________________________________________________________________________________________________________________________________________ |
| | 初めての疾患Q&Aです。今回は生活習慣病、糖尿病についてです。 |
 | 生活習慣病は何が問題なの? |  | 生活習慣病は食生活や運動などの生活習慣の乱れが原因であり、糖尿病、高血圧症、高脂血症、高尿酸血症などがあります。
生活習慣病になっても、少々血糖が高い、血圧が高い、コレステロールが高いといっても、自分ではなんら症状としては自覚することはありません。しかしかなり初期の段階から、全身の血管にダメージを及ぼします。これが動脈硬化症です。動脈硬化症が進行すると、狭心症や心筋梗塞、脳卒中を発症し、初めて病気を自覚することになります。しかしこうなってから治療を開始してももう手遅れなのです。症状がでてからではなく、その前に健康管理を行うことが何よりも重要です。 |
 | 糖尿病は本当に怖い病気なの? |  | 糖尿病を治療する一番の理由は合併症を防ぐことにあります。糖尿病の合併症は大きく二つに分けられますが、その一つが糖尿病網膜症、糖尿病腎症、糖尿病神経障害といった3大合併症です。失明、血液透析導入の原因で一番多いのは糖尿病網膜症、腎症ですし、下肢切断の原因で一番多い病気も糖尿病ですから、血糖の高い状態を放っておくと将来快適な生活とは程遠い生活を送る羽目になります。合併症のもう一つは心筋梗塞、脳卒中といった動脈硬化症です。動脈硬化は血糖がまだそれほど高くない糖尿病予備軍の段階から進行します。したがって糖尿病とわかった時にはすでにいつ心筋梗塞、脳卒中を起こすかわからない状態になっているのです。まだ予備軍で糖尿病になってなければ一安心というわけにはいかないのです。
当クリニックでは糖尿病などの生活習慣病になってしまった患者様の治療はもちろんのこと、その予備軍の方々が、将来合併症で辛い生活を送ることのないよう、さらには健康な方がいつまでも快適な生活が送れるよう、お手伝いができたらと考えています。 |
| ________________________________________________________________________________________________________________________________________________ |
| |  | |  |
|
